Badanie tętna płodu
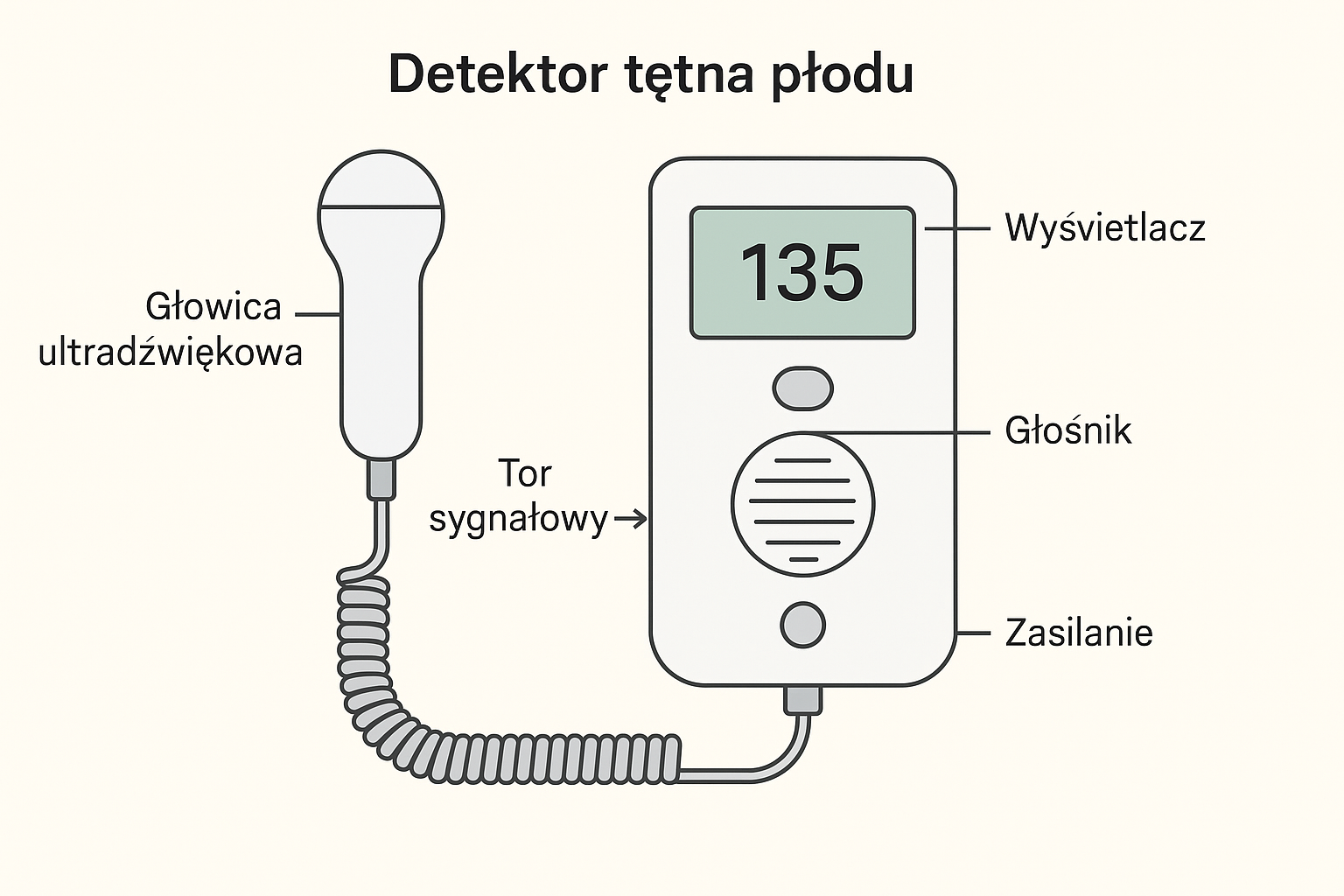
Detektor tętna płodu (Doppler fetalny, detektor tętna płodu, FHR – Fetal Heart Rate Detector)
to niewielkie urządzenie medyczne służące do nieinwazyjnego monitorowania akcji serca płodu w okresie ciąży. Działa na zasadzie efektu Dopplera, podobnie jak aparaty USG, ale w znacznie prostszej formie.
🧩 Zasada działania
Detektor wykorzystuje ultradźwięki o częstotliwości 2–3 MHz, które:
-
Są wysyłane przez głowicę ultradźwiękową w kierunku płodu,
-
Odbijają się od poruszającego się serca,
-
Wracają do przetwornika – różnica częstotliwości między falą wysłaną a odbitą (efekt Dopplera) odpowiada prędkości ruchu krwi,
-
Urządzenie przetwarza sygnał na dźwiękowy i/lub cyfrowy zapis tętna płodu (FHR).
⚙️ Budowa detektora
Typowy zestaw składa się z:
| Element | Opis |
|---|---|
| Głowica ultradźwiękowa | Przetwornik piezoelektryczny (2–3 MHz), często z kablem spiralnym; przykładana do brzucha pacjentki. |
| Jednostka główna | Zawiera elektronikę wzmacniającą i przetwarzającą sygnał. |
| Wyświetlacz LCD/LED | Pokazuje wartość tętna (zazwyczaj w uderzeniach na minutę, BPM). |
| Głośnik / słuchawki | Umożliwia odsłuch rytmu serca. |
| Zasilanie | Zazwyczaj baterie AA lub akumulator. |
| Żel USG | Stosowany między głowicą a skórą, by poprawić przewodzenie ultradźwięków. |
❤️ Zastosowanie
-
Ocena żywotności płodu po 10.–12. tygodniu ciąży.
-
Orientacyjne pomiary częstości akcji serca (FHR).
-
W gabinetach położniczych, szpitalach, a także domowo przez przyszłe matki.
-
W położnictwie szpitalnym stosuje się bardziej zaawansowane urządzenia – kardiotokografy (CTG) – które rejestrują również skurcze macicy.
📊 Typowe parametry techniczne
| Parametr | Typowa wartość |
|---|---|
| Częstotliwość głowicy | 2–3 MHz |
| Zakres pomiaru FHR | 50–240 BPM |
| Dokładność | ±2 BPM |
| Głębokość penetracji | ok. 4–6 cm |
| Zasilanie | 2×AA lub akumulator Li-ion |
| Tryb pracy | audio / cyfrowy / z wyświetlaczem |
⚠️ Bezpieczeństwo i normy
-
Urządzenia spełniają normy IEC 60601-1 (bezpieczeństwo elektryczne) oraz IEC 60601-2-37 (diagnostyczne ultradźwięki).
-
Emisja ultradźwięków jest nieszkodliwa – moc akustyczna poniżej 10 mW/cm².
-
Nie zaleca się jednak nadmiernego, codziennego używania przez osoby nieprzeszkolone – wyłącznie diagnostyczne lub kontrolne.
🏥 Producenci i przykłady modeli
| Producent | Model | Uwagi |
|---|---|---|
| Huntleigh Healthcare (UK) | Sonicaid D920 / D930 | Standard medyczny, bardzo dokładny |
| Bistos (Korea) | BT-200, BT-220 | Kliniczny, z wyświetlaczem i analizą FHR |
| Contec (Chiny) | FD300, FD350 | Popularny w użytku domowym |
| Edan Instruments | Sonotrax Basic / Pro | Często spotykany w gabinetach |
| Medsinglong / Jumper | JPD-100B / 100S | Tani, przenośny, z Bluetooth |
🔧 Typowe usterki i serwis
| Objaw | Możliwa przyczyna |
|---|---|
| Brak dźwięku | Rozładowane baterie, przerwa w kablu głowicy |
| Brak tętna mimo prawidłowego kontaktu | Brak żelu, zbyt wczesna ciąża (<10 tydz.), zła pozycja głowicy |
| Zakłócenia | Uszkodzony przewód, zabrudzony przetwornik, słabe ekranowanie |
| Zaniżony odczyt BPM | Błąd kalibracji, interferencje z ruchem matki |
🧠 Porównanie z kardiotokografem (CTG)
| Cecha | Detektor tętna płodu | Kardiotokograf (CTG) |
|---|---|---|
| Zasada działania | Ultradźwiękowy Doppler | Ultradźwiękowy Doppler + tensometr skurczów |
| Rejestracja danych | Brak (odsłuch / chwilowy pomiar) | Ciągła rejestracja FHR i skurczów |
| Zastosowanie | Kontrola domowa lub w gabinecie | Diagnostyka szpitalna, monitoring porodowy |
| Cena | 200–1000 PLN | 10 000–40 000 PLN |