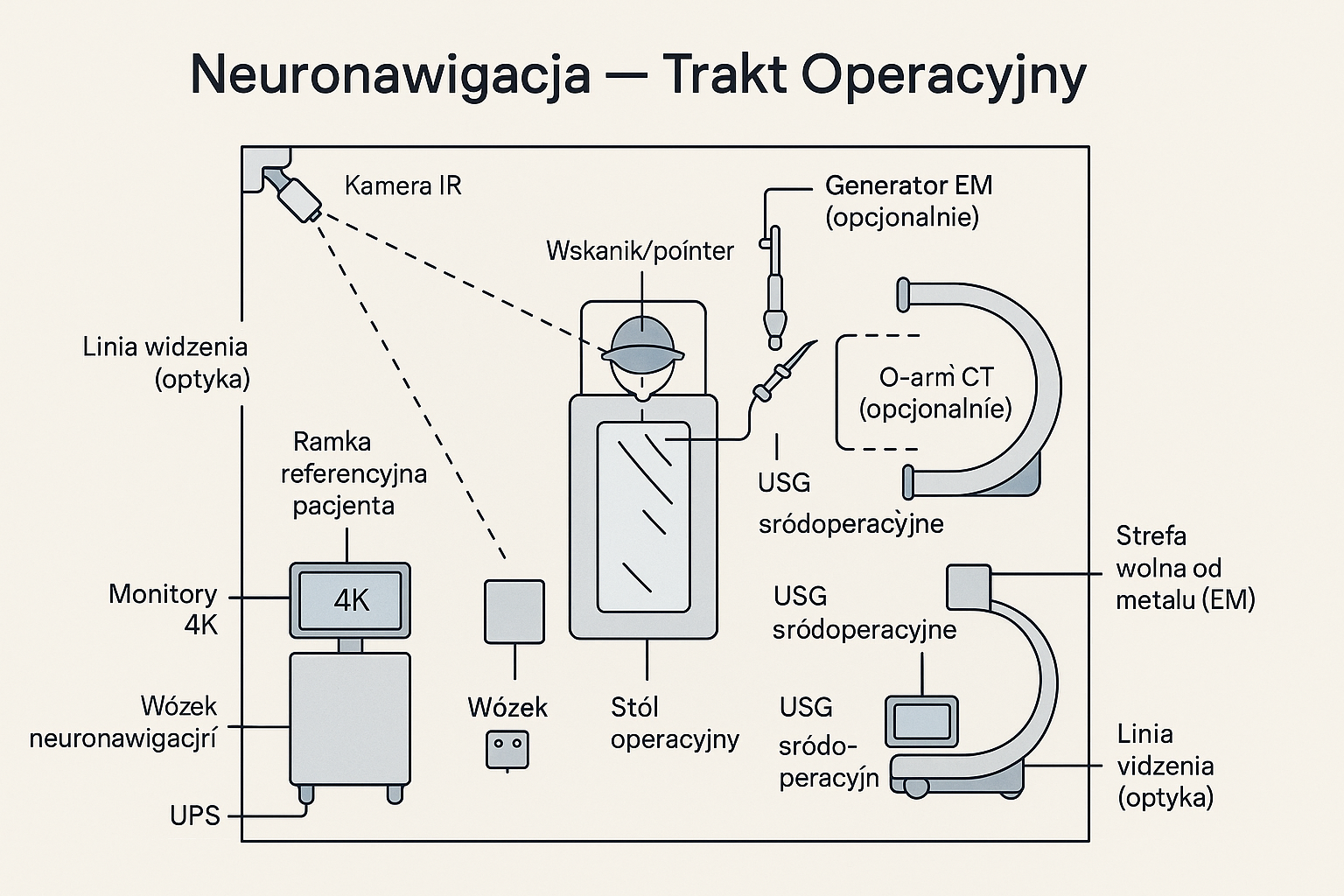
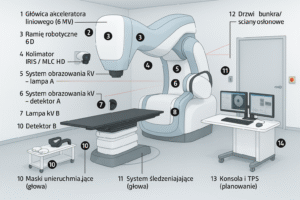
Neuronawigacja łączy obrazy (CT/MR/angio/USG śródoperacyjne) z pozycją narzędzi w czasie rzeczywistym, żeby prowadzić dojścia i implanty z dokładnością rzędu milimetrów. Stosowana w neurochirurgii czaszkowej, kręgosłupa (śruby transpedikularne) i laryngologii (FESS, baza czaszki). Nowoczesne platformy (np. Medtronic StealthStation S8, Brainlab Curve/Kick, Stryker ENT Navigation) obsługują optyczne (IR) i/lub elektromagnetyczne (EM) śledzenie oraz integrują się z mikroskopami, USG i O-arm/CT. stryker.com+3europe.medtronic.com+3brainlab.com+3
Kluczowe komponenty
-
Wózek/stanowisko z komputerem i 1–2 monitorami (często 4K), kamera IR lub generator pola EM. brainlab.com+1
-
Trackery pacjenta (ramka referencyjna) i trackery narzędzi (markery pasywne/aktywne lub cewki EM). bidmed.com
-
Zestaw rejestracji (wskaźnik/pointer, kalibratory) + łączność DICOM z PACS/HIS. brainlab.com+1
Dokładność i metody rejestracji
-
Rejestracja znacznikami/fiducialami bywa istotnie dokładniejsza niż surface matching (dopasowanie powierzchni twarzy); wybór metody wpływa na błąd TRE. PubMed+1
-
Optyka vs EM: optyka zwykle dokładniejsza (≤1–2 mm, w mikrochirurgii czasem <1 mm), ale wymaga „line-of-sight”. EM działa bez widoczności, lecz wrażliwy na zakłócenia metalem/EMC. Dobór zależy od pola operacyjnego i wyposażenia sali. PubMed+2HRS+2
-
Aktualizacja obrazów śródoperacyjnych (np. O-arm/CT) poprawia trafność śrub vs sama fluoroskopia. Nature+2pmc.ncbi.nlm.nih.gov+2
Wymogi i integracja w Trakcie Operacyjnym
-
Ustawienie: kamera IR ponad linią pola (boom/słup), wolna strefa widoczności; dla EM – kontrola zakłóceń (stoły, lampy, instrumentarium). NDI
-
Sieć i dane: DICOM Store/Query-Retrieve do PACS; zgodność ze strukturą szpitalną (HL7 po stronie HIS, jeśli używane). pmc.ncbi.nlm.nih.gov
-
Sterylność i workflow: sterylne osłony na kamerę/monitory/narzędzia; szybkie testy dokładności na fantomie przed cięciem. (praktyka branżowa; zależna od producenta)
-
Integracje: mikroskop operacyjny, USG śródoperacyjne, O-arm/CT mobilny, nawigacja ENT. europe.medtronic.com+1
Zakupy: rynek i orientacyjne koszty
-
Nowe zestawy premium (dwu-monitorowe, z obiema technologiami śledzenia, integracja z O-arm): zwykle niski-średni kilkaset tys. USD/EUR (w zależności od konfiguracji, licencji, integracji). Rynek podaje przedziały ~$50 000–$500 000. Sprzęt używany/refurb potrafi być wielokrotnie tańszy. DOTmed+2DOTmed+2
-
Przykłady producentów / ofert wtórnych: Brainlab Curve/Kick, Medtronic StealthStation, Stryker ENT – spotykane oferty używane/komponenty na platformach Bimedis, DOTmed, e-commerce. (Ceny zależne od stanu/roku/akcesoriów). eBay+3Bimedis+3Bimedis+3
Normy/regulacje (UE)
-
MDR 2017/745 (klasyfikacja, nadzór, PMS), ISO 14971 (zarządzanie ryzykiem), IEC 62304 (cykl życia oprogramowania), DICOM (interoperacyjność). Dodatkowo: 62366 (użyteczność), 60601-1/-1-2 (bezpieczeństwo/EMC) po stronie sprzętu. Public Health+2Attract Group+2
Minimalny „checklist” wdrożeniowy
-
Mapowanie sal (widoczność/EM interferencje). 2) Ścieżka DICOM do PACS + polityka archiwizacji. 3) Zestaw markerów i osłon sterylnych na dyżury. 4) Procedura QA: test fantomu + dokumentacja TRE na początku zabiegu. 5) Szkolenie zespołu (rejestracja: fiduciale vs surface, re-kalibracja po zmianach ułożenia). (best practice; potwierdź u producenta)
Specyfikacja techniczna (SIWZ) — Neuronawigacja do Traktu Operacyjnego
Przeznaczenie: neurochirurgia czaszkowa, kręgosłupa (śruby transpedikularne), laryngologia (FESS/baza czaszki).
Warianty śledzenia (zaakceptuj 1 z 3):
A) optyczne IR, B) elektromagnetyczne (EM), C) hybrydowe (optyka + EM).
Wymagania minimalne
-
Dokładność: docelowo błąd TRE ≤2 mm w całym polu; preferowane rozwiązania o skutecznej dokładności sub-milimetrowej dla optyki; EM akceptowalne przy ograniczonej „linii widzenia”. (Uzasadnienie: badania pokazują wyższą dokładność optyki w stosunku do EM; EM za to pracuje bez line-of-sight). PubMed+1
-
Tryby rejestracji: fiducjale/skóra (surface matching), opcjonalnie bezdotykowa rejestracja laserowa; automatyczna re-kalibracja po zmianie ułożenia. brainlab.com
-
Integracje śródoperacyjne: import CT/MR/angio (DICOM), możliwość fuzji obrazów; współpraca z mikroskopem, USG śródoperacyjnym, systemami O-arm/CT (auto-rejestracja mile widziana). europe.medtronic.com+2medtronic.com+2
-
Łączność i standardy: DICOM Store/Query-Retrieve; drukowanie raportów; sieć szpitalna VLAN; eksport logów/QA.
-
Platforma: mobilny wózek/kolumna z min. 1 dużym monitorem (prefer. 2, 27–32″ FullHD/4K), kamera IR lub generator pola EM, wskaźnik (pointer), trackery pacjenta i narzędzi (pasywne/aktywne markery IR lub cewki EM), kalibratory; osłony sterylne; UPS 10–15 min. brainlab.com+1
-
Aplikacje kliniczne/licencje: Czaszka (kraniotomia, GM), Kręgosłup (pedicle screws, osteotomie), ENT/FESS; planowanie dojść i podgląd struktur krytycznych. brainlab.com
-
QA/bezpieczeństwo: fantom do testu TRE, procedura testu przed cięciem; CE wg MDR 2017/745; oprogramowanie zgodne z IEC 62304; zarządzanie ryzykiem ISO 14971; użyteczność IEC 62366; EMC IEC 60601-1-2. Public Health+1
Wymagania szkoleniowe/serwisowe
-
Szkolenie: min. 2 dni dla „super-użytkowników” + asysta w 3–5 pierwszych zabiegach (kranio/kręgosłup/ENT).
-
Dokumentacja PL, check-listy, procedury rejestracji optycznej i EM.
-
Serwis: czas reakcji ≤48 h on-site, roczne PM, dostępność części ≥7–10 lat, zdalne wsparcie.
Kryteria oceny (przykład)
-
40% funkcjonalność/ergonomia (dokładność, integracje, workflow), 30% TCO/serwis, 20% szkolenie i wdrożenie, 10% referencje/zgodność z wymaganiami.
Porównanie dostawców (snapshot 2024/25)
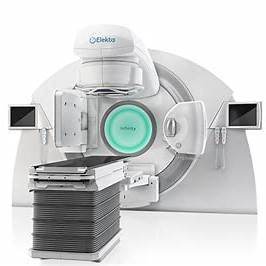
Medtronic StealthStation™ S8 — kranio/kręgosłup/ENT
-
Tracking: optyczny i EM; ścisła integracja z O-arm™ (auto-rejestracja).
-
Mocne strony: szerokie portfolio spine/cranial, dojrzały workflow z O-arm (kontrola śrub 2D/3D w sali).
-
Uwagi: optyka wymaga „line-of-sight”; EM przy metalach wymaga oceny zakłóceń. europe.medtronic.com+1
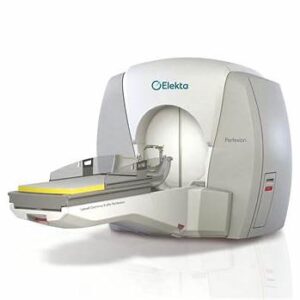
Brainlab Curve / Kick — kranio/kręgosłup/ENT
-
Tracking: optyczny (standard), EM (opcja); bogate planowanie i integracja z „Digital O.R.”; Z-touch® do bezdotykowego surface matching.
-
Mocne strony: mocny interfejs, elastyczność platformy (Curve 2-monitorowy, Kick kompaktowy), rozbudowane moduły planowania.
-
Uwagi: dobór EM/optical wg potrzeb ENT/kręgosłupa. brainlab.com+2brainlab.com+2
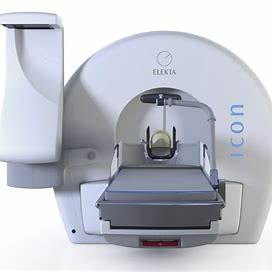
Stryker ENT Navigation (Scopis) — ENT/baza czaszki
-
Tracking: EM jako standard; prowadzenie target-guided/AR; akcesoria do endoskopów.
-
Mocne strony: ENT-first, nawigacja z AR i wsparcie endoskopów EM.
-
Uwagi: ukierunkowane na ENT; do kręgosłupa/neuro wymagana osobna platforma. stryker.com+1
Optyka vs EM (dlaczego 3 warianty w SIWZ?)
-
Optyka zwykle bardziej precyzyjna (badania: optyczna TRE ~0,2–0,5 mm vs EM ~0,6–1,3 mm); EM działa bez „line-of-sight”, ale jest wrażliwy na zakłócenia metalowe/EMC. Dlatego w ENT bywa preferowany EM, a w mikrochirurgii czaszki/spine — optyka lub hybryda. PubMed+1
Warto rozważyć (kręgosłup): śródoperacyjne obrazowanie (O-arm/CT) do oceny śrub, co ogranicza potrzebę TK pooperacyjnej i zwiększa trafność implantacji. pmc.ncbi.nlm.nih.gov+2journalmsr.com+2
Szablon zapisów do SIWZ (do wklejenia)
-
„System neuronawigacji z [A] optycznym / [B] elektromagnetycznym / [C] hybrydowym śledzeniem; TRE ≤2 mm; rejestracja: fiducjale + surface matching (prefer. bezdotykowe). Integracja: DICOM Store/Q-R; kompatybilność z mikroskopem, USG śródoperacyjnym i O-arm/CT (auto-rejestracja mile widziana).
-
Wyposażenie: mobilna platforma z min. 1×27–32″ monitor (prefer. 2), kamera IR lub generator EM, wskaźnik, trackery pacjenta i narzędzi, kalibratory, komplet osłon sterylnych, fantom QA, UPS.
-
Licencje: cranial, spine, ENT/FESS.
-
Szkolenie: 2 dni + asysta w 3–5 zabiegach; dokumentacja PL.
-
Zgodność: CE (MDR 2017/745), IEC 62304/62366, ISO 14971, IEC 60601-1-2.
-
Serwis: SLA ≤48 h on-site, roczne PM, dostępność części ≥7–10 lat, aktualizacje oprogramowania, wsparcie zdalne.”
TCO/serwis — jak policzyć (PL/UE)
Poniżej praktyczny wzór, żeby policzyć koszt 5-letni. Wstaw swoje kwoty z ofert (różnice między „nowy” a „refurb” zazwyczaj wynikają z CAPEX i gwarancji).
Składniki TCO (5 lat):
-
CAPEX: system + licencje + akcesoria startowe.
-
Kontrakt serwisowy: zwykle stała roczna opłata (często % od CAPEX; zawiera PM, roboczogodziny, dojazd — części różnie).
-
Materiały eksploatacyjne: osłony sterylne, markery/diody/cewki EM, ewentualne odnowienia narzędzi.
-
Aktualizacje/licencje (jeśli płatne).
-
Szkolenia dodatkowe / asysty zabiegowe.
-
Przestoje/ryzyko: koszt backupu (np. fluoroskopia w razie awarii).
Szybki kalkulator (szkic):
TCO₅ = CAPEX + 5×Serwis_roczny + 5×Eksploatacja_roczna + (Aktualizacje) + (Szkolenia/asysty)
Wskazówki rynkowe (orientacyjnie, do weryfikacji w RFQ):
-
Refurb potrafi kosztować ~40–60% ceny nowego przy krótszej gwarancji i ograniczonych opcjach.
-
Serwis roczny bywa ofertowany jako % CAPEX; eksploatacja roczna zależy głównie od liczby zabiegów (ENT z EM zwykle wyższa „per-case” niż czysta optyka ze względu na elementy EM).
(Powyższe to wzorce branżowe; dokładne wartości ustal w ofertach producentów/dystrybutorów.)