Radiochirurgia zasady działania
1) Jak to działa (w skrócie)
Cel: dostarczyć dawkę promieniowania (fotony/e-) w ściśle określony obszar z dokładnością milimetrów.
-
Tor RF i wytwarzanie wiązki
-
Działo elektronowe (electron gun) emituje elektrony →
-
Fale mikrofalowe z magnetronu lub klystronu przyspieszają elektrony w falowodzie (waveguide) →
-
(Dla fotonów) wiązka e- uderza w target wolframowy i powstają fotony X; (dla e- terapeutycznych) target jest wysuwany z toru.
-
Bending magnet kieruje wiązkę do osi głowicy.
-
Formowanie pola i kontrola dawki
-
Primary collimator + MLC (Multi-Leaf Collimator) kształtują pole.
-
Ion chamber w głowicy mierzy dawkę w czasie rzeczywistym (zamyka pętlę sprzężenia zwrotnego).
-
W nowszych systemach często tryb FFF (flattening-filter-free) do szybkich planów stereotaktycznych.
-
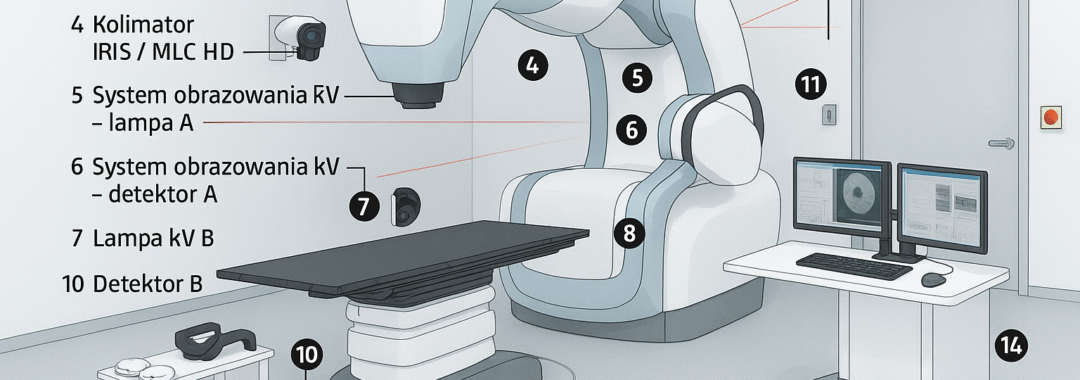
Pozycjonowanie/obrazowanie
-
OBI / CBCT (kV) i/lub EPID (MV) do IGRT; w SRS: Winston-Lutz do sprawdzenia izocentrum.
-
Stół 6D (pitch/roll/yaw) i gating/tracking (np. CyberKnife) do kompensacji ruchu.
-
Sterowanie i bezpieczeństwo
-
System PSS (interlocki, klucze, E-STOP), monitor drzwi i sygnalizacja „BEAM ON”.
-
Konsola z rekordem/odtworzeniem (R&V), logi dawki, DICOM RT do integracji z TPS.
Różnice platform:
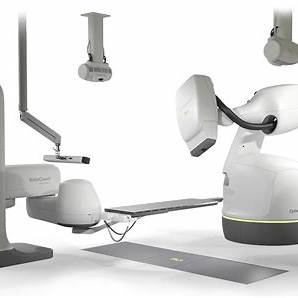
• CyberKnife – mały akcelerator na ramieniu robotycznym + tracking markerów/oddechu.
• Gamma Knife – izocentryczny system z wieloma źródłami Co-60 (bez RF).
• MR-Linac – linak zintegrowany z MRI (silne pole magnetyczne, inna strefa bezpieczeństwa).
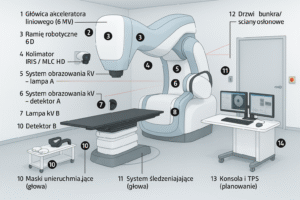
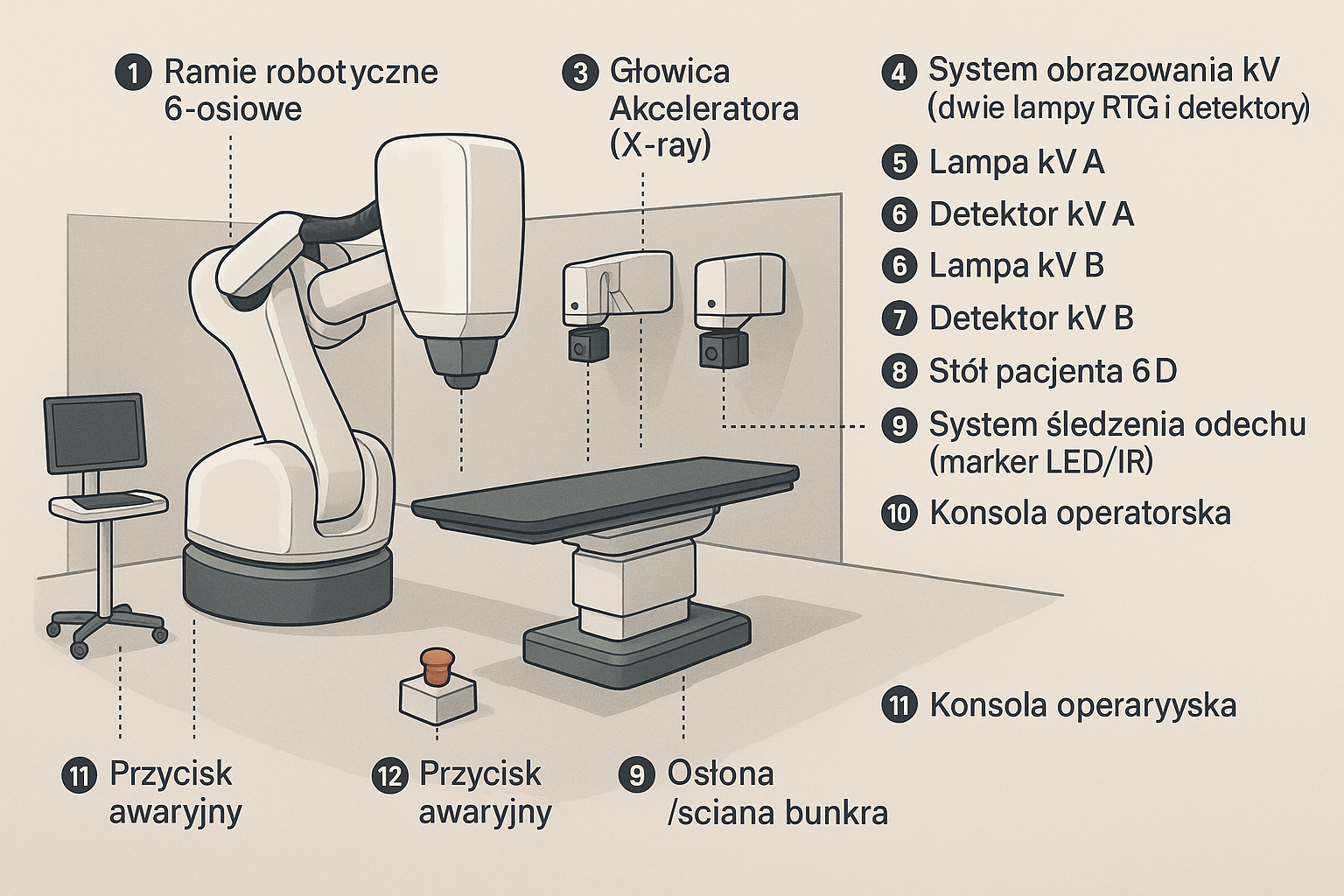
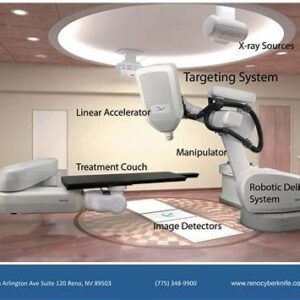
2) Główne elementy (co jest czym)
-
Magnetron/klystron – źródło mocy mikrofalowej.
-
Modulator + wysokie napięcie – steruje impulsami (w starszych: tyratron; w nowych: połprzewodnik).
-
Waveguide + RF windows – prowadzą i separują RF/próżnię.
-
Działo elektronowe, target, bending magnet – „serce” wytwarzania wiązki.
-
Flattening filter / tryb FFF – kształt profilu dawki.
-
MLC (liście, silniki/enkodery) – kształt pola, IMRT/VMAT.
-
Ion chamber – pomiar dawki/monitorowanie.
-
OBI/CBCT/EPID – obrazowanie przed/w trakcie napromieniania.
-
Stół 6D – precyzyjne ustawienie pacjenta.
-
Chiller/woda chłodząca, HVAC – odprowadzanie ciepła i stabilność termiczna.
-
PSS – drzwi, zamki, przyciski E-STOP, sygnalizacja, detektory promieniowania w bunkrze.
3) Co się najczęściej psuje (i jak to widać)
| Obszar | Typowe objawy | Co sprawdzić najpierw | Kto to robi |
|---|---|---|---|
| Chłodzenie (chiller, przepływ, temp.) | „Thermal/RF interlock”, spadek mocy, wyłączenia po kilku min | Temperatury, przepływ, filtry wody, alarmy chillera | Fizyka/serwis |
| Zasilanie/UPS/jakość sieci | Losowe rebooty, błędy modulatora, przestój po zaniku prądu | Fazy, uziemienie, logi zasilacza/UPS, THD | Inż. szpitalny/serwis |
| Magnetron/Klystron | Niestabilny output, „RF power low”, brak zapłonu | Licznik godzin, parametry zapłonu, SWR | Serwis OEM |
| Modulator/tyratr(on)/IGBT | Brak impulsów, nieregularne strzały, HV interlock | Szafy HV, kondensatory, styczniki | Serwis OEM |
| RF windows/waveguide (próżnia) | „RF window arc”, wzrost mocy odbitej | Wilgotność, odczyty reflektometru, test gazem suchym | Serwis OEM |
| MLC (liście, silniki, enkodery) | Błędy pozycji liści, przerwanie planu IMRT/VMAT | Test MLC, kalibracje, zabrudzenia/taśmy | Fizyka/serwis |
| Ion chamber (monitor dawki) | Odchyłki >±3%, niespójność z komorą referencyjną | Napięcie polaryzacji, dryft kalibracji, wilgoć | Fizyka/serwis |
| OBI/CBCT/EPID | Ziarno, hot pixels, dryft geometryczny | Dark/flat, kalibracja geometryczna, ramiona | Fizyka |
| Laser/pozycjonowanie | Pacjenci „nie trafiają” w izocentrum, korekty > zwykle | Wyrównanie laserów, test Winston-Lutz | Fizyka |
| Czujniki drzwi/E-STOP | Beam nie startuje, lockout na PSS | Testowanie obwodów, reset PSS | Fizyka/serwis |
| CyberKnife – tracking | Zrywanie śledzenia, wydłużanie czasu | Markery/oddech, konfiguracja kamer, kalibracje | Fizyka/serwis |
| Gamma Knife – Co-60 | Spadek dawki (z czasem), długi czas frakcji | Wiek źródeł, harmonogram wymiany | OEM/licencjonowany serwis |
Zasada: jeżeli beam output dziennie odbiega >±3% (TG-142) – wstrzymujesz pacjentów, robisz QA/kalibrację i dopiero wracasz.
4) Warunki bezpieczeństwa (pomieszczenie, procedury, ludzie)
Pomieszczenie/bunkier
-
Ekranowanie ścian/drzwi zgodnie z projektem (mapa równoważników ołowiu/betonu), monitor promieniowania w bunkrze i na korytarzu.
-
Sygnalizacja świetlna „BEAM ON” na wejściu, okno do sterowni (jeśli przewidziane).
-
Interlock drzwi – wiązka nie wystartuje przy otwartych drzwiach; E-STOP w bunkrze i przy konsoli.
-
System kamer/interkom do obserwacji pacjenta.
-
Zasilanie: linia 3-fazowa o wymaganej mocy (dziesiątki kVA), uziemienie zgodne z projektem.
Środowisko
-
Temperatura/wilgotność stabilne (typowo ~20–24 °C; wilg. 40–60 %), brak kondensacji.
-
Chłodzenie wodą (przepływ i temp. wg specyfikacji), czysta wentylacja/HVAC.
-
Brak ferromagnetyków tylko w MR-Linac (strefy jak w MRI, kontrola MR-safe).
Procedury kliniczne
-
Dwuosobowe „time-out”: weryfikacja pacjent/plan/pole przed startem.
-
IGRT: CBCT/EPID/kV przed każdym zabiegiem z porównaniem do planu.
-
Immobilizacja (maski/wyściółki), kontrola ruchu (gating, breath-hold), bariery kolizyjne stołu/głowicy.
-
Plan awaryjny: E-STOP, otwarcie drzwi, wyprowadzenie pacjenta, raport incydentu.
Personel i dozymetria
-
Szkolenia wstępne i okresowe, uprawnienia, znajomość PSS.
-
Dozymetria osobista (TLD/OCD), monitoring dawek personelu.
-
Kontrole BHP/RP i audit wewnętrzny jakości.
5) QA i serwis – minimum praktyczne
Codziennie (fizyka)
-
Output constancy (referencja ±3%), symetria/płaskość, wskaźnik energii, laser/ODI, test PSS, obrazowanie (quick dark/flat).
Tygodniowo/miesięcznie
-
Głębsze testy MLC (picket fence), izocentrum (Winston-Lutz), dokładność stołu 6D, kalibracje OBI/CBCT, dokładność kV/MV img-to-iso.
Rocznie / po naprawach
-
Pełna charakterystyka dawek (AAPM TG-51/TG-142 ekwiwalent), in-phantom end-to-end (np. SRS), weryfikacja planów IMRT/VMAT (gamma).
Serwis
-
Prewencyjny wg OEM (chiller/filtry, styki HV, wentylacja, łożyska ramion, aktualizacje FW).
-
Rejestr części zużywających się: magnetron/klystron, filtry wody/powietrza, uszczelnienia, baterie UPS.
Mini-checklista „jeżeli nagle nie idzie”
-
Alarmy PSS? Drzwi/E-STOP/klucze.
-
Chłodzenie: temp. wody, przepływ, alarmy chillera, kurz na radiatorach.
-
Zasilanie: napięcia, kolejność faz, ostatnie prace elektryczne?
-
RF: licznik godzin magnetronu/klystronu, log „reflected power”.
-
QA: szybki pomiar dawki i geometria (EPID/latarka), czy odbiega od wczoraj?
-
Jeśli po naprawie – end-to-end na fantomie przed pierwszym pacjentem.