1) Jak działa CT (w skrócie)
Cel: zrekonstruować przekroje 2D/3D z osłabienia promieniowania X w różnych kierunkach.
-
Wiązka X i akwizycja
-
Lampa RTG (anoda wirująca) w gantrze emituje promieniowanie X.
-
Wiązka przechodzi przez filtr kształtujący (bow-tie) i kolimatory (pre-/post-patient).
-
Po drugiej stronie są detektory (scyntylator + fotodioda) i DAS (electronics) zliczające sygnał.
-
Gantry obraca się ciągle (zasilanie/telemetria przez slip-ring), a stół przesuwa — powstaje spirala (helical CT).
-
AEC/mA-modulation steruje prądem lampy na podstawie skautów, by zbić dawkę.
-
Rekonstrukcja
-
Z pomiarów powstają obrazy przez FBP lub rekonstrukcje iteracyjne / deep-learning (DLIR/AI) — mniej szumu przy mniejszej dawce.
-
W dual-energy/dual-source skaner zbiera dane w dwóch energiach (np. 80/140 kVp) → mapy jodowe, wirtualne niekontrastowe, lepsze różnicowanie materiałów.
-
Parametry kluczowe (użytkowe)
-
kVp/mA, czas/rotacja, pitch (spirala), kolimacja/slice thickness, FOV.
-
Dawka raportowana jako CTDIvol [mGy] i DLP [mGy·cm].
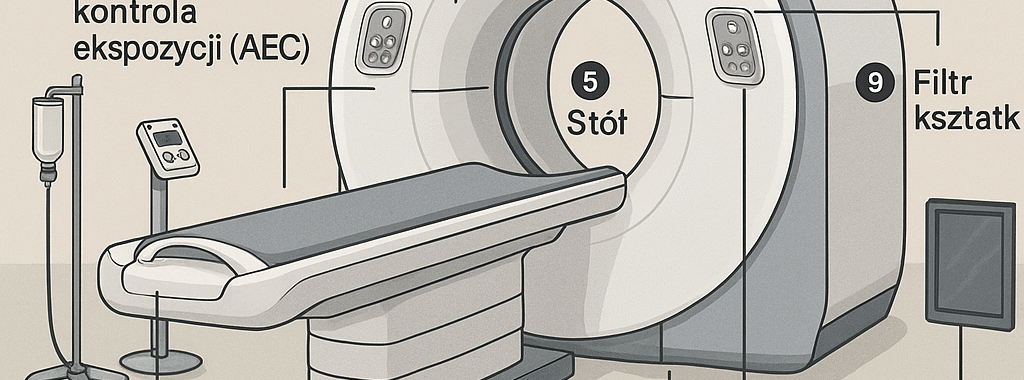
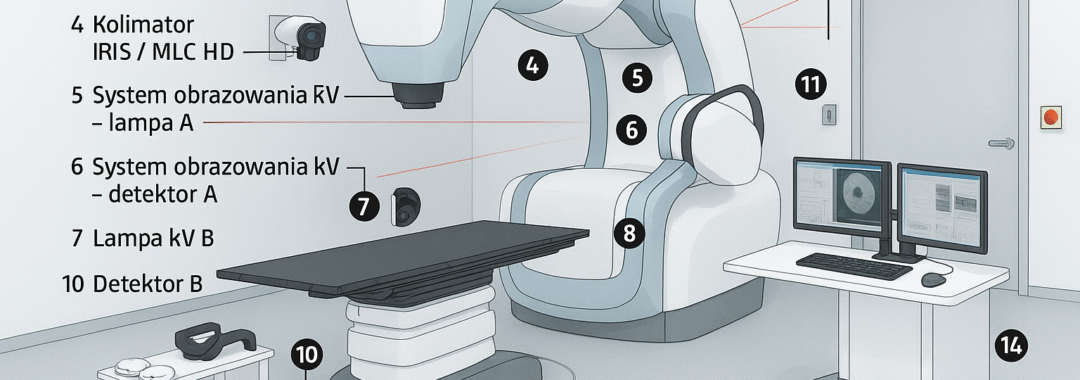
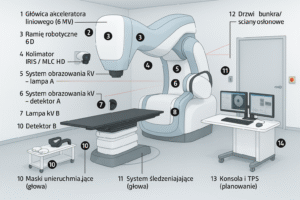
2) Główne elementy (zgodnie z grafiką/typowym pokojem CT)
-
Gantry z: lampą RTG, filtrami bow-tie, kolimatorami, detektorami, DAS, slip-ringiem i ekranami serwisowymi.
-
Stół pacjenta (ruch posuwisto-zwrotny, czasem 6D korekcje).
-
Lasery pozycjonujące + panel na gantrze.
-
AEC (automatyczna kontrola ekspozycji / modulacja mA).
-
Konsola rekonstrukcji i sterowania; archiwizacja PACS.
-
Injektor kontrastu jodowego (opcjonalnie).
-
Okno/ściana osłonowa ze sterownią, E-STOP w pokoju i sterowni, sterownik nożny (jeśli przewidziano).
-
Chłodzenie lampy (olej + wymiennik ciepła/chiller) i HVAC pomieszczenia.
3) Co się najczęściej psuje — objawy i co sprawdzić
| Obszar | Typowe objawy w praktyce | Co sprawdzić najpierw |
|---|---|---|
| Lampa RTG / generator HV | Błędy „tube over-temp/over-load”, łuki (arcing), dłuższe czasy chłodzenia, banding | Cykle rozgrzewania lampy, historię temperatur/ładunku (mAs), przepływ chłodzenia, filtry powietrza |
| Slip-ring / łączność obrotowa | Losowe zerwania skanu, „gantry comm error”, restarty | Czystość pierścieni/szczotek, wilgotność, logi komunikacji |
| Detektory / DAS | Pasy/ring-artefakty, martwe rzędy, ziarno | Kalibracje air/water, mapy pikseli, temperatura, zasilania DAS |
| Kolimatory / bow-tie | Zła grubość warstwy, nietypowy profil, artefakty krawędzi | Pozycja filtra, napędy kolimatorów, test profilu wiązki |
| AEC / skaut | Zbyt wysoka/niska dawka, prze/prześwietlenia segmentów | Poprawność skautów, parametry protokołu, centrowanie pacjenta |
| Stół | Niedokładne pozycje (błędy lokalizacji), drgania | Kalibracja enkoderów, smarowanie prowadnic, testy krokowe |
| Injektor | Niedokładna dawka, infiltracja/ekstruwazacja | Linie, kaniula, test tłoka, alarmy ciśnień |
| Chłodzenie/HVAC | Szybkie przegrzanie lampy, autowyłączenia | Temp. pomieszczenia, przepływy, kondensacja |
| Oprogramowanie / dyski | Zawieszki rekonstrukcji, wolna rekonstrukcja | Miejsce na dysku, logi systemowe, serwisowe aktualizacje |
Zasada: nagły ring-artefakt lub pasy → przerwij planowe skany, zrób kalibracje „air/water” i test fantomem; jeśli nie ustępuje → zgłoś serwis (podejrzenie detektora/DAS).
4) Warunki bezpieczeństwa
A) Ochrona radiologiczna (ALARA)
-
Ściany/okno/door z osłonami Pb zgodnie z projektem; sygnalizacja ekspozycji przed wejściem.
-
Personel zawsze za osłoną, do pacjenta wchodzi się tylko przy przygotowaniu (bez promieniowania).
-
Protokoły zoptymalizowane (wiek/waga/obszar), mA-modulation, kVp adekwatne, iteracje/DLIR → dawka „as low as reasonably achievable”.
-
CTDIvol/DLP monitorowane; zapisy w RIS/PACS.
B) Bezpieczeństwo pacjenta
-
Wywiad o ciąży (kobiety w wieku rozrodczym), wskazania i alternatywy bez RTG gdy możliwe.
-
Kontrast jodowy: GFR/eGFR, alergie, profilaktyka reakcji; zestaw anafilaktyczny i procedura; kontrola wkłucia i obserwacja ekstruwazacji.
-
Unieruchomienie/centrowanie (źle wycentrowany pacjent = więcej dawki i gorszy AEC).
-
Komunikacja / panic-ball dla pacjenta, monitoring wideo/audio.
-
E-STOP w pokoju i przy konsoli, procedura ewakuacji ze stołu.
C) Instalacja/środowisko
-
Zasilanie zgodne z projektem (3-fazowe, uziemienie), UPS dla konsoli.
-
Klimat: temp. zwykle 20–24 °C, wilg. 40–60 %, brak kondensacji.
-
Dostęp serwisowy do gantry i agregatów chłodzenia.
5) QA / przeglądy – minimum praktyczne
Codziennie (operator/fizyka):
-
Szybki warm-up lampy (jeśli wymagany), skan fantomu wody/ACR: HU(woda) ≈ 0 ± 4, jednorodność, szum, grubość warstwy, lasery.
-
Test ruchu stołu i przycisków awaryjnych.
Miesięcznie/kwartalnie:
-
Dokładność geometrii i rozdzielczości (phantom ACR), kalibracje air/water, HU-curve (woda/powietrze/teflon).
-
Sprawdzenie AEC/mA-modulation na fantomie „step-wedge”.
Rocznie / po naprawach:
-
Pełny zestaw zgodnie z wytycznymi (np. AAPM), dawka (CTDI), linearność HU, artefakty, precyzja stołu.
Serwis prewencyjny (OEM):
-
Filtry powietrza/HVAC, kontrola łożysk anody, wymiana oleju/filtrów chłodzenia, przegląd slip-ring, diagnostyka DAS.
6) Gdy „nagle nie skanuje” – szybka check-lista
-
E-STOP/drzwi/klucze wyzerowane? Lampki sygnalizacji?
-
Temp. lampy/chłodzenie – czy nie ma alarmu over-temp?
-
Skaut + centrowanie – powtórz skaut i sprawdź AEC.
-
Kalibracje air/water – wykonaj i oceń fantom.
-
Artefakt pierścieni/pasy – podejrzenie detektora/DAS/kolimacji → wstrzymaj planowe skany i dzwoń po serwis.
| Jak wygląda na obrazie | Najczęstsza przyczyna | Co zrobić „od ręki” |
|---|---|---|
| Promieniste smugi (streaks) od metalu, stentów, protez | Twardnienie wiązki + braki fotonów, rozproszenie | MAR (iMAR/O-MAR/SEMAR/Smart MAR), monoenergetyczne DECT (np. 100–140 keV), ↑kVp (120→140), cieńsze warstwy, zmiana kernela na „twardszy”, jeśli można — pozycja kończyny poza FOV |
| Smugi zebra w klp (głównie barki) | Głód fotonów przez bardzo gęste obszary | Coaching oddechu, ↑mA/↑kVp, dłuższy czas/obrót, rekon. iteracyjna/DL, cieńsze warstwy |
| Pierscienie (rings) koncentryczne w osi | Detektor/DAS (piksel martwy/źle skalibrowany) | „Air/water” recal, QC fantomem; jeśli nie ustępuje → serwis detektora |
| Cupping/shading (środek przekroju ciemniejszy) | Twardnienie wiązki / zła filtracja | Właściwy bow-tie, poprawne centrowanie pacjenta, ↑kVp, iteracje/DL |
| Schodki („stair-step”) na krawędziach skośnych struktur | Zbyt grube warstwy + niezakładane rekonstrukcje | Rekon. z overlapem (inkrement 50% warstwy), cieńsze slice’y, MPR z cienkich danych |
| Wiatraczek („windmill”) w spiralnych wielorzędowych | Zbyt wysoki pitch / aliasing w osi Z | ↓pitch, ↓kolimacja, użyć „z-flying focal spot”, iteracje |
| Przesunięcia/„duchy” wzdłuż kierunku ruchu | Ruch pacjenta/oddech/serce | Krótszy czas rotacji, pasek/piaski, kołyski; gating/breath-hold; dla serca — prospektywne EKG-gating |
| Pasy przy granicy FOV | Truncation (część ciała poza FOV) | Większy DFOV, ułożyć kończyny wyżej/na brzuchu, powtórzyć scout |
| Zaniżone/zawyżone HU (np. woda ≠ 0) | Kalibracja/temperatura, nieprawidłowy bow-tie | Warm-up lampy, kalibracja air/water, dobrać filtr do pacjenta |





2) Klasy artefaktów (z logiką przyczyn)
A. Fizyczne (wiązka/detekcja)
-
Twardnienie wiązki (beam hardening) → shading, cupping, streaks między gęstymi strukturami.
Remedia: właściwy bow-tie, ↑kVp, iteracyjne/DL, DECT mono-keV, MAR. -
Głód fotonów (photon starvation) → smugi w obszarach bardzo pochłaniających (barki, miednica).
Remedia: ↑mA lub dłuższy czas/obrót, ↓pitch, iteracje/DL. -
Rozproszenie (scatter) → przy otyłości, dużym FOV.
Remedia: odpowiedni filtr, kolimacja, optymalizacja protokołu. -
Czułość/defekty detektora (rings/bands).
Remedia: kalibracje, serwis.
B. Geometryczne/rekonstrukcyjne
-
Helical z-aliasing („windmill”), stair-step, truncation.
Remedia: ↓pitch, cieńsze warstwy + overlap, większy DFOV.
C. Ruch
-
Oddychanie, połykanie, perystaltyka, serce (bez bramkowania).
Remedia: krótszy czas obrotu, instruktaż oddechu, gating sercowy.
D. Materiałowe
-
Metal/kontrast jodowy (w żyłach podobojczykowych – smugi do śródpiersia).
Remedia: MAR, wys. mono-keV (DECT), opóźnienie skanu klp po podaniu kontrastu do SVC, podanie przez przeciwną kończynę.
3) Ustawienia protokołu – „anty-artefaktowe” presety
-
Centrowanie w gantrze (najtańsza „optymalizacja”): złe centrowanie psuje AEC i zwiększa szum/artefakty.
-
kVp/mA: dla metalu/barków rozważ 140 kVp i ↑mA; przy dzieciach i bezmetalu trzymaj jak najniżej (ALARA) + iteracje/DL.
-
Pitch: ciało standard 0.8–1.2; wysoki pitch = ryzyko windmill.
-
Slice & increment: rekonstrukcja cienkich warstw (0.5–1.25 mm) i overlap (0.5×) dla MPR/VR.
-
Kernel: twardszy do kości/metalu (zmniejsza blooming), miękki do tkanek miękkich.
-
DECT: twórz mono-keV (np. 70–140 keV), mapy jodu, VNC; pomaga przy metalu i beam-hardening.
-
MAR: włącz zgodnie z producentem (iMAR/SEMAR/O-MAR/Smart MAR).
-
Iteracje/DL: wyższy poziom zmniejsza szum i smugi przy tej samej dawce.
4) Artefakty CTA i sercowe – osobno
-
Pulsacja/aorta bez gatingu → rozmycie/„step”.
Remedy: prospektywny ECG-gating, krótki czas rotacji, beta-blocker (jeśli dopuszczalny). -
Smugi od bolusa w SVC → prążki do prawego płuca/śródpiersia.
Remedy: wlew przez lewą rękę do CTA klp, opóźnienie akwizycji.
5) Gdy artefakt pojawia się nagle (procedura 5 kroków)
-
Powtórz skaut + sprawdź centrowanie, filtr bow-tie, DFOV.
-
Zrób „air/water” kalibrację i szybki skan fantomu (HU woda ≈ 0 ± 4).
-
Dla pasów/pierścieni → kalibracja detektora; jeśli zostają → serwis.
-
Dla smug od gęstych struktur → podbij kVp/mA, włącz iteracje/DL; przy metalu → MAR/mono-keV.
-
Dla ruchu → skróć rotację, coaching, breath-hold; dla serca → gating.